Descarga este artículo en PDF
Ya hemos visto en anteriores entradas que dolor lumbar no es sinónimo de déficit alguno en la musculatura del tronco, ya hablemos de su función o de su estructura (ver aquí). Y que la reducción de dolor que puede lograrse con el ejercicio físico viene explicada por diversos cambios fisiológicos en nuestro organismo que van más allá de las modificaciones que puedan acontecer a nivel muscular o de control motor (ver aquí). Pero no nos confundamos, esto no implica que en ciertas personas no deje de ser interesante perseguir una mejora a estos niveles ni descartar ningún tipo de ejercicio. Hay muchos caminos hacia Roma.
Repito. No hay que denostar ni destacar nada. Solo entender las virtudes y limitaciones de cada modalidad de ejercicio, para qué nos puede venir cada una (¿qué camino me puede venir mejor para mis objetivos?) y los criterios que podrían seguirse cuando toca elegir opciones de tratamiento. Pero una opción totalmente válida puede ser optar por un programa de entrenamiento de ejercicios que busquen mejorar la activación y la funcionalidad de los músculos localizados en la zona donde se presenta el dolor. Ejercicios que suelen denominarse de “estabilización”, “control motor” o “activaciones aisladas”.
Para ponernos un poco en contexto y despejar ciertas dudas que pudieran generarse en torno a estas clasificaciones, me gustaría aclarar a qué nos referimos con estas etiquetas. Podría resumirse que los ejercicios de “control motor” (en ocasiones de “estabilización”) “se centran en la activación de los músculos profundos del tronco, teniendo como objetivo la restauración del control y la coordinación de estos músculos, lo que implica el entrenamiento de la preactivación de los músculos profundos del tronco con progresión hacia tareas más complejas y funcionales que integran la activación de músculos profundos y globales del tronco. Durante este proceso, se evalúa y corrige el reclutamiento de los músculos del tronco, posturas, patrones de movimiento y de respiración”. Cuando hablamos de contracciones aisladas, estas pueden formar parte de un programa de “control motor” o pueden realizarse simplemente con el fin de mejorar la fuerza y la hipertrofia de los músculos involucrados, pero se hace referencia a ejercicios “analíticos” (ej. extensiones lumbares).
Virtudes y limitaciones de los ejercicios de control motor y de contracciones aisladas
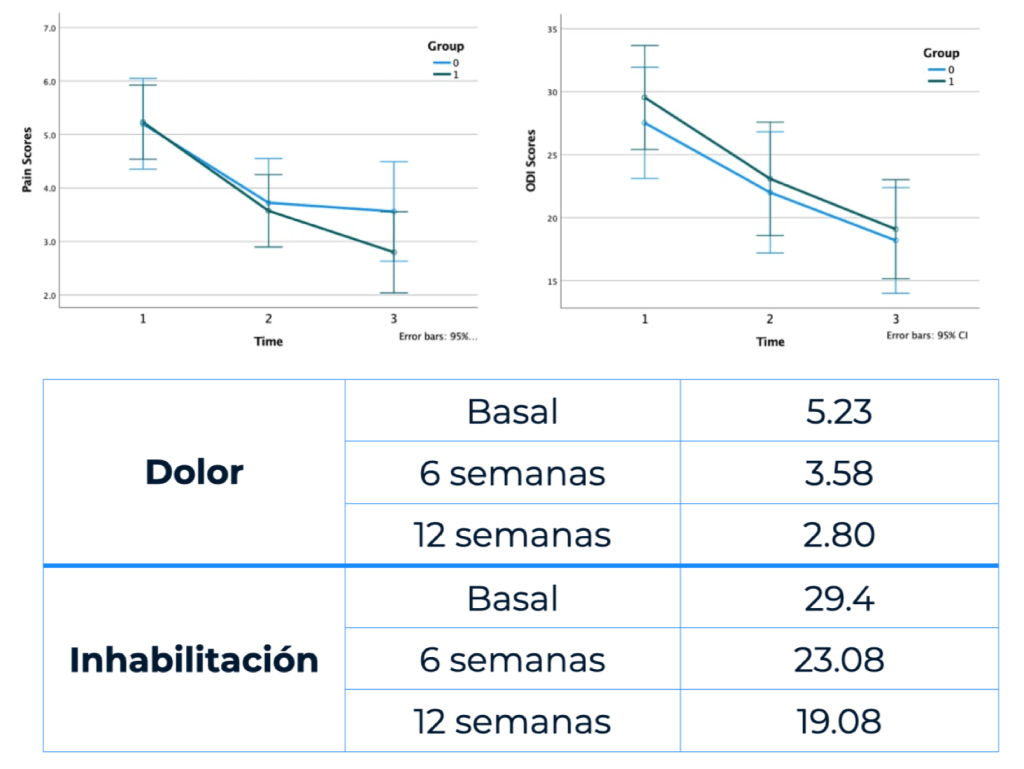
En la tesis de Alexa Roussac (Roussac et al., 2022) podemos encontrar evidencia para defender, en un contexto de dolor lumbar persistente, un programa de entrenamiento que incluya tareas que busquen aumentar el nivel de activación de ciertos músculos del tronco y donde se realizan ejercicios más específicos de la zona lumbar. Con él se redujo de manera significativa el dolor, la inhabilitación, la kinesiofobia (miedo al movimiento) y los pensamientos catastrofistas, a la par que aumentaba la salud general de los participantes.

Entrenamiento específico del tronco vs ejercicios generales. ¿Fuerza o cardio?
Entendido todo esto, toca entender que al igual que los ejercicios tipo “estabilización”, “control motor” o “activaciones aisladas” pueden sernos de utilidad, existen otras categorías de ejercicio que también pueden tener un efecto positivo en una persona con dolor lumbar y que este puede ser igual de bueno. Volvamos al ejemplo del estudio de Roussac et al., (2022). Vimos que ejercicios de “control motor” y “extensiones lumbares aisladas” (MC+ILEX) tuvieron un efecto sustancial en el cuadro clínico en personas con dolor lumbar persistente. Sin embargo, este no fue superior al que lograron las personas que siguieron un programa de entrenamiento compuesto por ejercicios generales (GE) —aquellos que suele realizar cualquier persona que busca mejorar su fuerza y masa muscular, donde se trabaja la musculatura de la espalda/tronco pero sin poner especial énfasis de ella (ej. sentadillas, leg extension, remo, crunch abdominales, abducción/aducción cadera…)—. Caminos diferentes, pero ambos permitieron alcanzar Roma (al menos a vislumbrarla en el horizonte).
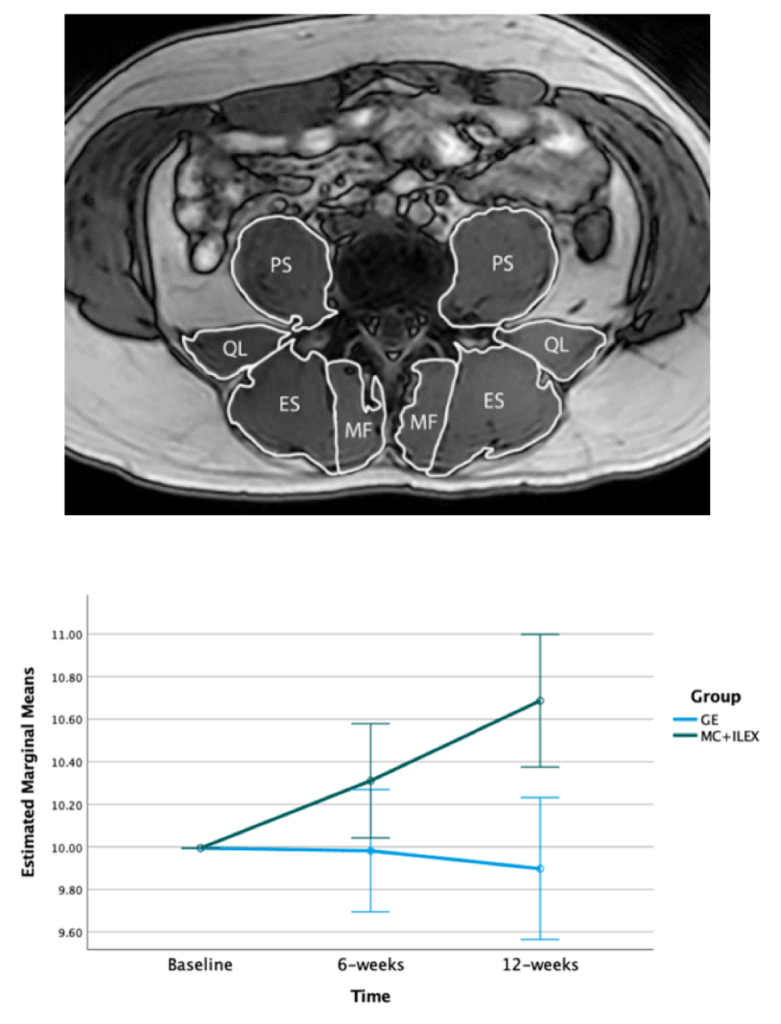
En otro artículo (Fortin et al., 2023), aunque empleando los mismos protocolos, estos mismos investigadores mostraron que el grupo de personas con dolor lumbar persistente que realizó un programa de MC+ILEX mejoró más el área de sección transversal de los multífidos y de los erectores espinales a nivel de L4-L5 y L5-S1 que aquellos que hicieron GE. Y lo mismo ocurrió con el grosor de los multífidos en L4 y L5. Ninguno de estos valores no aumentaron de manera significativa en el grupo GE. Por el contrario, ambos grupos mejoraron el dolor, la inhabilitación física y calidad de vida, y aunque el grupo MC+ILEX mejoró ligeramente más el dolor (fue el único que alcanzó mejoras clínicamente significativas) y el GE la salud mental, no se observaron diferencias significativas entre grupos en ninguna de estas variables. Tampoco se encontraron correlaciones entre el aumento en la masa muscular y los cambios en el dolor, inhabilitación y calidad de vida. Lo nos lleva de nuevo al mismo punto que nos encontrábamos unos párrafos más arriba: no podemos explicar las mejoras clínicas (únicamente) con los cambios que acontecen en la estructura muscular. Pero hay también otra cuestión a tener en cuenta cuando se trata este tema. Y es que ni siquiera podemos concluir que un programa de ejercicios de control motor es siempre una mejor opción que uno de ejercicios generales para lograr una mejora en la función o estructura muscular. Buena cuenta de ello dieron Tagliaferry et al., (2020) en personas con dolor de espalda baja de larga duración. En dicha investigación, a diferencia de la anterior, el único grupo experimental que logró aumentar el volumen de los multífidos fue el que completó entrenamientos de “fuerza y condición física general”, grupo que a su vez mejoró más la resistencia muscular del tronco que el se focalizó en ejercicios de “control motor”. La inhabilitación y el miedo al movimiento, —pero no el dolor (no hubo diferencias entre grupos)—descendieron sus puntuaciones también más en el grupo “general”; no obstante, este grupo recibió educación en neurociencia del dolor y realizó tareas de imaginería motora de movimientos temidos, por lo que estos últimos resultados pueden venir explicados por cuestiones ajenas a los ejercicios realizados por cada grupo.
Diferentes ejercicios ¿mismos resultados? ¿con cuáles nos quedamos?
Tras analizar 89 estudios (131 intervenciones de entrenamiento para un total de 3924 personas) Owen et al., (2020) demostraron que una intervención con ejercicio físico muestra efectos superiores a esperar de manera pasiva una recuperación espontánea (control) y a terapias tipo fisioterapia (ej. terapia manuales y de manejo del dolor) a la hora de reducir la intensidad del dolor, con diferencias clínicas significativas, en personas con dolor lumbar persistente. Siendo estos resultados ciertos para cualquier tipo de intervención activa donde “se anime a la persona a moverse y hacer ejercicio de forma progresiva”, como el pilates, ejercicios de estabilización/control motor, entrenamiento aeróbico, de fuerza, o multimodal. Los 3 primeros tipos de ejercicios parecen ser los que muestran mejores resultados, pero los autores en la discusión intentan despejar dudas con respecto a la comparativa entre modalidades de ejercicio: “Es poco probable que un tipo de entrenamiento físico sea “el mejor” enfoque para tratar el dolor no específico y persistente de espalda”. Asimismo, arguyen que si se aborda el dolor desde una perspectiva biopsicosocial —algo que debería ser la norma—, es necesario individualizar y elegir una opción u otra en función a las características del cuadro clínico, los objetivos y las preferencias de cada persona.
Poco después Hayden et al., (2021) volvieron a realizar un metanálisis en red para comparar los efectos de diversos tipos de ejercicio físico en personas con dolor lumbar persistente. Estos fueron los siguientes:
Core/control motor: “aquellos que fueron diseñados para mejorar el control, la coordinación y la fuerza de los músculos del core, la lumbar y la región pélvica. Estos incluyeron ejercicios de control motor, ejercicios de estabilidad central y pilates*, pero se excluyeron aquellos que eran ejercicios de estabilidad generalizada (de todo el cuerpo)”. *El pilates se analizó como modalidad independiente.
Fuerza general: “aquellos que fueron diseñados para aumentar la capacidad de un individuo para ejercer o resistir la fuerza mediante ejercicios de carga o de resistencia que incluyen pesas, máquinas de pesas o cuerdas elásticas”.
Aeróbico: “aquellos que estaban diseñados para mejorar la capacidad cardiorrespiratoria y utilizaban grandes grupos musculares”.
Estiramientos: “posturas mantenidas durante distintos períodos de tiempo que pretendían alargar los tejidos blandos”.
Yoga: “práctica con muchas ramas y estilos, pero que puede implicar posturas físicas diseñadas para fortalecer y estirar (asanas), respiración controlada (pranayama) y, a menudo, meditación (dhyana)”.
Restauración funcional: “se centra en mejorar la función y las actividades del paciente a través de una estrategia múltiple de apoyo psicosocial y actividades físicas”. Algunos ejemplos incluidos dentro de este paraguas de “restauración funcional” pueden ser una exposición gradual hacia tareas funcionales tratando de modificar comportamientos de miedo-evitación (ej. excesiva extensión lumbar, mucha activación de la faja lumboabdominal, aguantar respiración…) y poniendo el foco en que los ejercicios se realicen de manera relajada; la modificación de patrones de movimiento que permita la adopción de posturas y la realización de actividades sin dolor; o el método Feldenkrais, donde se busca la realización de movimientos relacionados con una función específica (ej. atarse los zapatos) para mejorar la conciencia de cómo se realizan los movimientos e invitar al participante a investigar cómo puede ampliar sus acciones y habilidades funcionales y realizarlas de manera eficiente (exploración para aumentar el repertorio de movimientos) (Paolucci et al., 2017; Salamat et al., 2017; Azevedo et al., 2018)
Terapia mckenzie: “implica evaluación individualizada, ejercicios de carga específicos y entrenamiento y educación postural, incluido el manejo del dolor a través del autocontrol”
Flexibilidad /movilidad: “las técnicas neuromusculares implicaron movimientos repetidos dentro del rango de movimiento y dentro del control del paciente”.
Mix: incorporaron 3 o más tipos de ejercicio en los que uno no predominó claramente ni formó la mayor parte de la intervención de ejercicio.
En esta revisión se analizaron un total de 249 estudios (24486 participantes) y, además de comparar estas modalidades de ejercicio, se compararon los cambios a nivel de dolor e inhabilitación al realizar ejercicio físico y al optar por una intervención mínima (se incluía aquí no hacer nada, placebo, educación o intervenciones no efectivas) o una efectiva (terapia psicológica, antiinflamatorios/analgésicos, relajación, terapia manual…).
Centrémonos primero en los resultados obtenidos sobre la intensidad del dolor. Esta parece reducirse significativamente más al realizar ejercicio en comparación con una intervención mínima. Cualquier tipo de ejercicio, parece ser efectivo para reducir el dolor. Sin embargo, el tamaño del efecto no es el mismo para las diferentes modalidades de ejercicio. Según este estudio, las que tienen mayor efecto (más cerca de la importancia clínica) son estas: pilates, terapia mckenzie, restauración funcional, y entrenamiento de core. En la comparativa entre modalidades de ejercicio, se observó que el entrenamiento de core es superior (aunque no se alcanza importancia clínica) a realizar estiramientos, ejercicios de movilidad o entrenamiento aeróbico. Por su parte, la terapia mckenzie y la restauración funcional se mostraron moderadamente superiores a estos mismos tipos de ejercicio. El pilates fue claramente el ganador de la batalla y se mostró superior a cualquier otra modalidad de ejercicio; aunque solo se encontraron diferencias clínicamente significativas con respecto a los ejercicios de estiramientos, de movilidad, aeróbicos y mix de ejercicios.
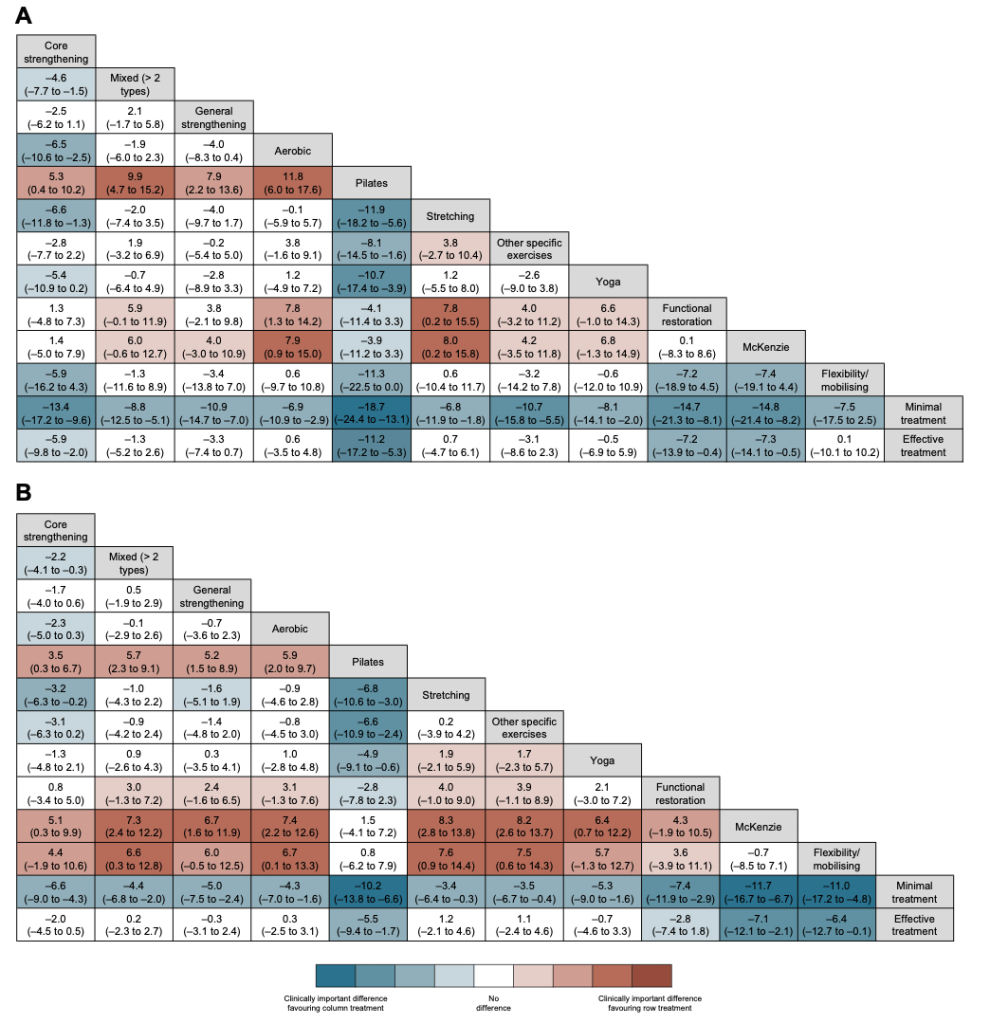
En cuanto a la inhabilitación percibida en las personas con dolor lumbar podemos observar resultado similar al dolor. Independientemente del tipo de ejercicio elegido, podemos lograr una mejora significativa, pero hay algunas opciones con las que parece obtenerse mejores resultados. En este caso destacaron la terapia mckenzie, flexibilidad/movilidad, pilates y restauración funcional. Como se puede comprobar en la anterior imagen, las 3 primeras fueron superiores a otros tipos de ejercicio, alcanzando en varias ocasiones diferencias clínicamente importantes.



